Аритмия при беременности на ранних и поздних сроках: симптомы, как лечить
Меню
Всегда ли аритмия при беременности указывает на заболевание сердца? В большинстве случаев ускоренное сердцебиение выявляется впервые. Большинство эпизодов аритмии доброкачественные и исчезают после родов. При частых и длительных приступах ускоренного сердцебиения следует обратиться к врачу, чтобы исключить экстрасистолии – преждевременное сокращение сердца, а также его отделов.
Общие сведения
Эктопические ритмы наблюдаются почти у 50% беременных. Некоторые нарушения ритма регистрируются у 60% здоровых людей в возрасте 40 лет при проведении суточного мониторинга. При беременности частота сердечных сокращений (ЧСС) увеличивается на 25%, потому эпизоды синусовой тахикардии не редкость в третьем триместре.
 |
Мнение врача Женское сердце переносит на 50% больше крови к матке. К концу срока плод получает одну пятую часть от всего объема крови, при этом сердечный выброс увеличивается на 30-50%. Происходит повышение сердцебиение от 70 до 80-90 ударов в минуту. Примерно на 30 неделе беременности сердечный выброс слегка снижается, но в родах возрастает еще на 30%. Только спустя 6 недель после родов у женщины восстанавливают дородовые показатели гемодинамики |
Иногда женщины ощущают изменения пульса, и чаще всего это вариант нормы. На фоне усиленной функции появляются шумы в сердце. Постоянные диастолические шумы и аритмии указывают на болезнь сердца.
Причины
ЧСС при беременности растет из-за гемодинамических, гормональных, а также вегетативных изменений:
- Увеличение эффективного объема циркулирующей крови от 30-50% начинается с 8 недель беременности и достигает пикового значения к 34 неделе.
- Сердечный выброс увеличивается в среднем на 6,7 л/мин в первом триместре и более чем на 8,7 л/мин в третьем триместре. В результате ЧСС повышается на 15%.
- Увеличение объема плазмы вызывает растяжение миоцитов предсердий , а также желудочков, что может привести к ранней деполяризации – заблаговременному проведению сигнала.
- Миокард становится менее эластичным, замедляется проводимость клеток из-за ранней активации ионных каналов. Большой объем камер приводит к появлению возможных «входов» для повторного возбуждения клеток.

Физиологические ускорение сердечных сокращений в третьем триместре влияет на риск синусовой аритмии у беременных. Доказано, что эстроген увеличивает количество адренорецепторов в миокарде и адренергические реакции на протяжении беременности.
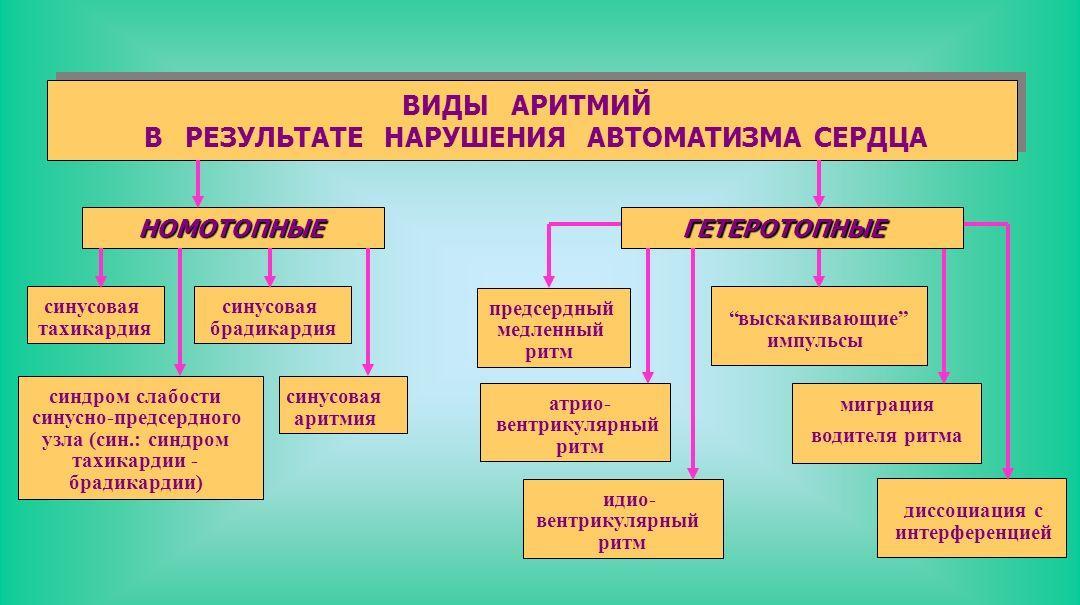
Ритм сердца более 100 ударов в минуту при беременности считается тахикардией. Эта разновидность аритмии снижает поступление крови и кислорода к тканям тела. Результатом становится ишемия, стенокардия. Разновидность ускоренного сердцебиения зависит от источника ритма:
- Синусовая аритмия при беременности – формируется в синоатриальном узле после стресса и физических нагрузок.
- Несинусования – происходит из стенок камер, бывает желудочковой и наджелудочковой.
Отдельные типы аритмии имеют различные механизмы при беременности:
| Типы аритмии | Механизм проявления |
|---|---|
| Суправентрикулярная тахикардия | Приступы патологического ускорения пульса с фибрилляцией (трепетанием) предсердий. Обычно связана с врожденными патологиями и заболеваниями до зачатия. |
| Предсердно-желудочковая узловая тахикардия | Наиболее распространенный тип среди беременных женщин. Данный вид аритмии не нарушает здоровье плода и матери, но обуславливает гемодинамическую нестабильность в питании плаценты. |
| Предсердно-желудочковая тахикардия | С механизмом re-entry возникает у женщин с врожденными пороками сердца, серьезно нарушает гемодинамику при сердечной недостаточности из-за систолической или диастолической дисфункции. |
| Фибрилляция предсердий | Редко встречается без врожденной или приобретенной клапанной болезни сердца. Приступы мерцательной аритмии у беременных случаются на фоне тиреотоксикоза, снимаются только препаратами («Аденозин», «Дигоксин», «Пропранолол»). |
| Желудочковая тахикардия | Длительностью более 30 секунд встречается редко и у женщин, знающих о проблемах сердца. |
Наиболее вероятные причины тахикардии при беременности: острая потеря крови, анемия, беспокойство, астма, обезвоживание, внематочная беременность, лихорадка, тяжелая работа, проблемы с сердцем и легкими, инфекции, сепсис, тяжелые травмы, побочный эффект некоторых лекарств и проблемы с щитовидной железой. Иногда тахикардия связана с акушерскими проблемами, такими как амниотическая жидкость, кровоизлияние, отслойка плаценты или разрыв матки.
Аритмию вызывают структурные болезни сердца:
- цианотические заболевания (тетрада Фалло);
- клапанные заболевания (двустворчатый аортальный клапан);
- дефекты предсердно-желудочковой перегородки.
Приступы вызывают приобретенные структурные изменения сердца: патологии клапанов после перенесенной ревматической лихорадки или эндокардита, кардиомиопатии. Аритмия, не обусловленная структурными патологиями, обычно связана с дегенерацией проводящей системы, а также метаболическими нарушениями.
Симптомы
Беременная женщина замечает слабость и головокружение вместо аритмии. Ощущение замирания сердца и сильного резкого удара – субъективно, встречается редко.
Нарушения сердечного ритма проявляются общими признаками:
- усталость;
- боль в груди;
- затрудненное дыхание;
- головокружение;
- спазм в теле;
- потеря сознания.
Аритмия при беременности на ранних сроках
С первых дней беременности эстроген и прогестерон вырабатываются в повышенных количествах желтым телом яичника. Повышение эстрогена, человеческого хорионического гонадотропина, влияет на активность рецепторов адреналина. В результате растет вегетативная активность в основном симпатической нервной системы – реакции «бегство и борьба». Механизм подавляет парасимпатическую нервную систему, которая регулирует пищеварение. Частично это объясняет развитие токсикоза. В связи с ростом уровня стероидных гормонов повышается нагрузка на печень, функция которой снижена при активной симпатической нервной системой. Женщины испытывают интоксикацию, и ее главный признак – тахикардию.

Рвота, как одно из проявлений токсикоза, сопровождается утратой электролитов. Здоровая концентрация калия в крови составляет 3,5-5,2 ммоль/л. Потенциал покоя мембраны клеток сердечной мышцы определяется соотношением концентрации калия во внутриклеточной жидкости и за пределами клетки. Незначительные изменения уровня в плазме крови меняют мембранный потенциал покоя, влияя на электрическую активность сердца. Клинически электролитный дисбаланс проявляется аритмиями. Нормальный сердечный ритм нарушается при дисбалансе кальция и магния.
Аритмия на поздних сроках
В третьем триместре беременности сердце адаптируется под большие объемы крови. Желудочки и предсердия расширяются. Особенно увеличивается масса левого желудочка. Клетки миокарда растягиваются. Из-за чего они чаще готовы проводить импульс возбуждения из-за преждевременной деполяризации. Сокращается период рефрактерности – нечувствительности клеток к сигналу нерва. Любой прирост частоты сердечных сокращений может вызвать опасный приступ фибрилляции предсердий. Гормональные всплески и стрессы накануне родов способствуют аритмичности.
На поздних сроках увеличенная матка анатомически и физиологически влияет на область сердца и грудную клетку. ЧСС в состоянии покоя увеличивается при сокращении интервалов PR, QRS и QT на электрокардиограмме беременных женщин. Сердце смещается вверх и влево, отклоняется левая ось. Проводимость клеток нарушается из-за растяжения камер. Возникают наджелудочковые тахикардии и желудочковые экстрасистолии.
Растущая матка давит на купол диафрагмы – дыхательной мышцы. Сквозь нее проходит блуждающий нерв, регулирующий сердцебиение. Растущий живот мешает ребрам расширяться в стороны на вдохе. Женщины начинают дышать «грудью» с подъемом ключиц и ребер вверх. Это вызывает напряжение в мышцах шеи. Спазм приводит к раздражению блуждающего нерва, который обычно держит пульс на уровне 90 ударов в минуту.
Аритмия у плода
Нарушения сердцебиения у плода встречаются в 2% случаев. Нормальная частота пульса составляет 100-180 ударов в минуту. Наиболее частыми аритмиями у плода при беременности являются экстрасистолии предсердий, наджелудочковые тахикардии – устойчивые и неустойчивые. Устойчивые наджелудочковые тахикардии вызывают неиммунную водянку плода, провоцируют преждевременные роды и перинатальные патологии. Лечение зависит от гестационного возраста, продолжительности тахикардии, состояния здоровья матери и возможных рисков.
Ученые определили взаимосвязь между этим сердечным заболеванием у плода и хромосомными аномалиями на 10-14 неделях беременности. Пульс выше 170 ударов в минуту является фактором риска для отклонений при генетическом скрининге первого триместре независимо от других причин. Также доказано, что высокий уровень материнского стресса и выброс гормона кортизола влияет на структурные аномалии сердца у плода.
Как лечить заболевание
Когда требуется лечение данного недуга во время беременности? Все зависит от частоты, длительности приступов и переносимости. Кардиолог всегда учитывает побочные эффекты, вызванные метаболизмом препаратов. Наибольший риск возрастает в период органогенеза, который заканчивается к концу первого триместра. Сначала назначаются минимальные дозы лекарств под строгим контролем материнского и фетального состояния. В практике используют следующие препараты: «Дигоксин», «Аденозин», «Амиодарон», «Флекаинид», «Прокаинамид», «Пропранолол», «Пропафенон», «Хинидин», «Соталол» и «Верапамил». Беременность меняет фармакокинетику лекарств. Многие женщины, которые хорошо реагировали на терапию до зачатия, испытывают аритмии даже на фоне медикаментозного лечения.
Список разрешенных и эффективных лекарств:
 |
«Аденозин» безопасен для беременных, влияние на плод не выявлено. Из-за нарушения дезаминирования назначают низкие дозы препарата. |
 |
«Верапамил» безопасен, но при быстром введении способен вызвать брадикардию. |
 |
«Соталол» вызывает небольшие осложнения в виде преходящей брадикардия плода. |
К наиболее опасным препаратам для ребенка и матери относится «Амиодарон» Он нарушает функцию щитовидной железы и вызывает преждевременные роды.
При беременности это сердечное заболевание лечат консервативно. Если сердечное заболевание не выявлено, женщине прописывают отдых. Снять приступ помогают вагальные маневры: умывание ледяной водой, массаж сонной артерии и выдох с сопротивлением для нормализации ритма сердца. Аритмии, вызванные физиологическими факторами, проходят сразу после родов.
Последствия и осложнения для матери и плода
Аритмии, как симптом сердечных патологий, влияют на исход беременности. Исследования подтверждают, что акушерские осложнения возникают в 35% случае при наличии структурных изменений в сердце у матери. При выборе препаратов для коррекции сердечного ритма учитывают срок развития будущего малыша.
Нарушения сердцебиения у беременных чаще носят физиологический характер и безопасны. Они могут сопровождаться слабостью и головокружением. Причинами являются анемии, рвота при токсикозе. При частых и стойких приступах нужно обращаться к врачу.